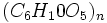🔵 باکتری های مقاوم به آنتی بیوتیک چگونه پدید می آیند؟
✳ پادزیست ها (آنتی بیوتیک ها)
آنتی بیوتیک ها مواد شیمیایی هستند که از قارچ های میکروسکوپی و باکتری ها گرفته میشوند و از ادامه زندگی سلول های یوکاریوت ها یا پروکاریوت ها جلوگیری نموده و یا مانع تکثیر آنها میشوند.
👈 بیشتر آنتی بیوتیک ها بر روی هر دو نوع سلول پروکاریوتی و یوکاریوتی اثر میکنند و به همین دلیل نمیتوان همه آن ها را از نظر درمانی برای انسان مورد استفاده قرار داد.
✅ آنتی بیوتیک ها روی واکنش های بنیادی یک سلول اثر میکنند. بعضی از آن ها خاصیت ضد سرطانی دارند زیرا اثر آن ها بیشتر روی سلول هایی است که در حال تقسیم سریع هستند و به همین دلیل باکتری ها و سلول های مغز استخوان که سازنده گویچههای سفید خون و گویچههای قرمز خون میباشند و همچنین سلول های سرطانی در مقابل آنتی بیوتیک ها حساسیت بیشتری دارند.
✅ انواع آنتی بیوتیک ها و چگونگی تأثیر آن ها
آنتی بیوتیکهای مهار کننده همانند سازی DNA :
آنتی بیوتیک هایی که از همانند سازی DNA جلوگیری میکنند عبارتند از: میتومایسین (Mytomycin) که به دو رشته DNA مکمل متصل شده و از جدا شدن آن ها از یکدیگر جلوگیری میکند. آنتی بیوتیک دیگری به نام اکتینومایسین D درغلظت های زیاد همانندسازی DNA را مهار میکند. این آنتی بیوتیک دارای دو حلقه مسطح با پیوندهای مضاعف است و میتواند خود را
بین نوکلئوتیدها جای داده و بدین ترتیب همانند سازی را مختل کند.
آنتی بیوتیک های مهار کننده سنتز RNA :
اکتینومایسین آنتی بیوتیکی است که به DNA (به باز گوانین) متصل شده و از سنتز RNA پیک جلوگیری میکند. از این آنتی بیوتیک در پژوهش های بیوشیمی برای مطالعه اثر برخی از مواد شیمیایی بر روی سنتز RNA پیک استفاده میشود مثلا برای تعیین طول عمر RNA پیک. اکتینومایسین یکی از داروهای ضد سرطانی خوب محسوب میشود. آنتی بیوتیک ریفامپسین با آنزیم RNA پلیمراز ترکیب شده و سنتز RNAها را متوقف میکند.
آنتی بیوتیک های مهارکننده پروتئین سازی :
- موثر در پروکاریوت ها : یورین تری کربوکسیلیک اسید در مرحله آغازی سنتز پروتئین ، آنیزومایسین و کلرامفنیکل و تتراسایکلین در مرحله طویل شدن و تتراسایکلین و استرپتومایسین در مرحله آخر از پروتئین سازی ممانعت به عمل میآورند.
- موثر در یوکاریوت ها : پورومایسین و اسپارسومایسین و استرپتومایسین از پروتئین سازی در یوکاریوت ها جلوگیری میکنند.
😞 مقاومت بر علیه آنتی بیوتیک ها :
در هر یک میلیون تقسیم سلولی یک جهش یافته را میتوان یافت که به یک آنتی بیوتیک مقاوم باشد. هر گاه این جهش در بیمار تحت درمان با آنتی بیوتیک رخ دهد، جهش یافته قدرت زنده ماندن بیشتری از سایر میکروب های میزبان را داراست و در مدت کوتاهی تعداد آن ها افزایش مییابد و درمان با همان آنتی بیوتیک نتیجه مطلوبی به دست نمیدهد. و باید آنتی بیوتیک دیگری جایگزین آن شود.
🌐 دانشنامه رشد/همراه با اندکی تغییر